【学术前沿】放射过程中监测CTC动态有助于提供临床预后信息

01 研究背景
02 研究方法
2016年4月至2019年3月期间,耶拿大学医院纳入经组织学证实为原发性非转移性浸润性乳腺癌(I-IIIA期)的52名乳腺癌患者,另外还采集了10名年龄在20-45岁的健康女性献血者的血液样本作为对照。
辅助放疗前、中期和放疗结束对全血样本中的CETC的数量进行计数,免疫荧光染进行细胞鉴定。同时在放疗前和放疗结束时测定CETC的激素受体状态,并与原发肿瘤组织的激素受体和HER2状态进行了相关分析。
为了鉴定肿瘤干细胞,我们在有利于肿瘤球体生长的条件下,对患者外周血中的细胞悬液进行了体外培养,这种检测方法可以用来估计肿瘤细胞群体中存在的癌症干细胞的百分比。
03 研究结果
文章比较了CETCs和肿瘤组织中激素受体ER、PR和HER2状态的患者百分比。发现大多数CETCs中激素ER、PR或HER2受体阳性的患者在原发肿瘤组织中都有表达(图1),放疗前CETCs的激素受体状态与原发肿瘤组织相当。

图1
将luminalA定义为ER和/或PR阳性,HER2阴性,低水平Ki67;luminalB定义为 ER和/或PR阳性,HER2阴性,高水平Ki67;ER,PR和HER2阴性定义为三阴性;以及HER2阳性。发现三阴性乳腺癌患者CETCs数量高于A/B亚型患者,且差异显著,说明高度进展性疾病的患者CETC数量增加,并有更高的转移瘤形成风险(图2a)。放疗前淋巴结转移对CETC数量也有影响。未接受化疗的淋巴结阳性患者在放疗开始前CETC显著多于无淋巴结受累的患者(图2b)。c和d组之间唯一的区别是CETCs数增加的患者更多地接受了辅助化疗,放疗前至放疗结束时CETC数平均增加2.91±2.09倍。差异显著;而CETCs数降低的患者组更多的患者接受了新辅助化疗,CETC数减少组平均减少4.46±3.68倍(图2c、2d)。

图2
对接收新辅助化疗以及辅助化疗的患者进行放疗前、中、后的CETC检测,发现接受新辅助化疗的患者放疗前CETC数显著高于接受辅助化疗或未接受任何化疗的患者(中位数分别为21、4和6个CETC/100μl细胞悬液,p<0.05)(图3a)。在接受新辅助化疗的患者中,CETC数量从21个(放疗前)降至5个(放疗结束时)(图3b)。接受辅助化疗的患者在放疗期间有增加CETC中位数的趋势(放疗前、中期和结束时的CETC中位数分别为4、11和11个(图3c)。

图3
不考虑分子肿瘤亚型,29/52例患者至少在一个时间点观察到了体外肿瘤球体的形成。剩余患者中,任何测量点都没有观察到肿瘤球体的形成。放疗过程中肿瘤球数增加15例(图4a),减少14例(图4b)。放疗前、放疗结束时肿瘤球数分别为1个和7个(p<0.001);放疗中期和放疗结束时肿瘤球数分别为4个和7个(p<0.05)。
放疗前相比,新辅助化疗后患者组的体外肿瘤球数高于接受辅助化疗的患者(平均7vs4个),放疗前未接受化疗的患者肿瘤球数最高。但新辅助化疗后患者(61%)比辅助化疗患者(42%)或未化疗患者(48%)更容易在体外观察到肿瘤球的形成(图4c)。
在7个月的随访中,观察到一例三阴性乳腺癌患者复发。患者患有II期(T2N1M0)乳腺癌,并接受了新辅助化疗。由于她没有获得病理完全应答(PCR),她还接受了辅助化疗。在体外培养的癌胚癌细胞和肿瘤球体中,她的数量在放疗期间增加,放疗结束后7个月复发。如果这一观察结果在更多的患者中得到证实,在放疗过程中监测CETC可能有助于决策进一步的诊断和治疗干预,以早期发现复发,特别是在这一侵袭性乳腺癌亚组中(图4 )。
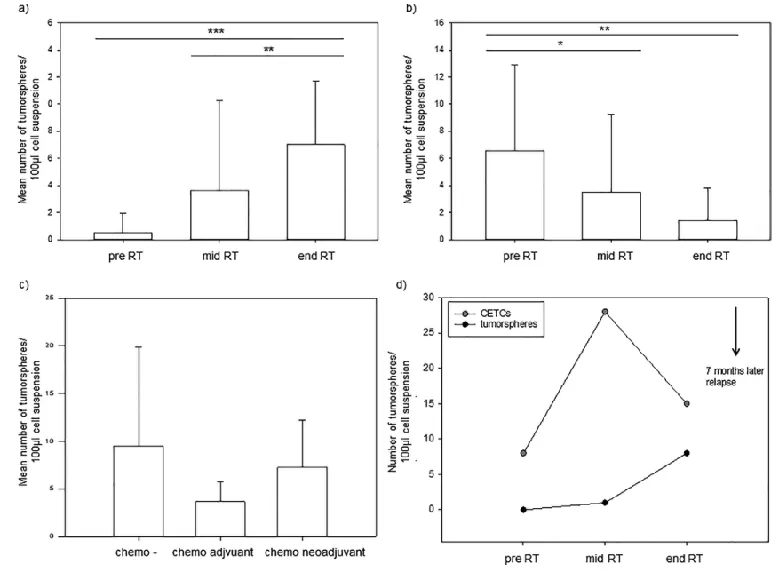
图4
04 结论
放疗前CETCs的激素受体状态与原发肿瘤组织相似。放疗前CETC的数量与原发肿瘤的侵袭性相关。放疗过程中可成功识别和监测CSCs。且放疗前,接受新辅助化疗的患者CETCs和肿瘤球数显着高于接受辅助化疗的患者。放疗期间,新辅助化疗后CETCs数量持续减少,但辅助化疗后未见明显变化。
在放疗过程中监测CETC数量和CETC亚群与肿瘤干细胞特性,可能会提供更多的临床有用的预后信息。